La onicomicosis es la enfermedad de las uñas más común. 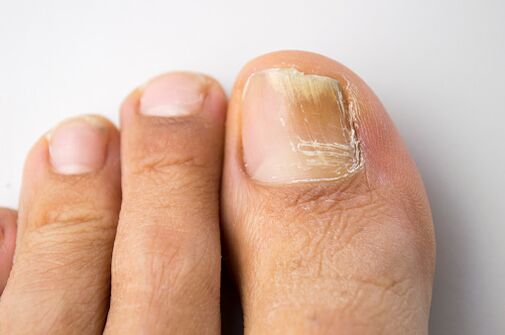 Se ha establecido que el 50% de los casos de cambios en las placas ungueales están asociados a una infección micótica. Los estudios epidemiológicos realizados en Rusia y en el extranjero han revelado una alta incidencia de onicomicosis, que osciló entre el 2 y el 13% en la población general. El riesgo de desarrollar onicomicosis es mayor en pacientes mayores. Por ejemplo, en personas mayores de 70 años, la prevalencia de onicomicosis en los pies puede ser del 50% o más. Se cree que esto se ve facilitado por el lento crecimiento de las placas ungueales y los trastornos de la circulación periférica y principal en los ancianos. También se detecta una alta incidencia de onicomicosis en pacientes con enfermedades de inmunodeficiencia (incluidos los pacientes con SIDA) y en pacientes con diabetes mellitus.
Se ha establecido que el 50% de los casos de cambios en las placas ungueales están asociados a una infección micótica. Los estudios epidemiológicos realizados en Rusia y en el extranjero han revelado una alta incidencia de onicomicosis, que osciló entre el 2 y el 13% en la población general. El riesgo de desarrollar onicomicosis es mayor en pacientes mayores. Por ejemplo, en personas mayores de 70 años, la prevalencia de onicomicosis en los pies puede ser del 50% o más. Se cree que esto se ve facilitado por el lento crecimiento de las placas ungueales y los trastornos de la circulación periférica y principal en los ancianos. También se detecta una alta incidencia de onicomicosis en pacientes con enfermedades de inmunodeficiencia (incluidos los pacientes con SIDA) y en pacientes con diabetes mellitus.
A menudo, los pacientes y algunos médicos perciben la onicomicosis como un problema exclusivamente estético. Sin embargo, se trata de una enfermedad grave que se presenta de forma crónica y en casos de inmunodeficiencia o descompensación de enfermedades endocrinas puede provocar el desarrollo de micosis generalizada de la piel y sus apéndices. La onicomicosis suele ir acompañada del desarrollo de complicaciones graves, como pie diabético, erisipela crónica de las extremidades, linfostasis y elefantiasis. En pacientes que reciben terapia citostática o inmunosupresora, la enfermedad puede provocar el desarrollo de micosis invasivas. Por eso el tratamiento de la onicomicosis es necesario y debe realizarse de manera oportuna.
Hace apenas unas décadas, el tratamiento de la onicomicosis era laborioso, largo y poco prometedor. Los medicamentos utilizados para tratar las enfermedades fúngicas de la piel y sus apéndices se caracterizaban por su baja eficacia y su alta toxicidad. Para lograr un resultado positivo era necesario un tratamiento a largo plazo o un aumento de la dosis del fármaco, lo que a menudo iba acompañado de complicaciones graves. Algunos tratamientos eran potencialmente mortales para los pacientes. Por ejemplo, la terapia con rayos X, el uso de talio y mercurio condujeron al desarrollo de cáncer de piel, enfermedades del cerebro y de los órganos internos en los pacientes.
La aparición de fármacos antimicóticos altamente eficaces y poco tóxicos ha facilitado enormemente el tratamiento de las enfermedades fúngicas de la piel y sus apéndices. Sin embargo, los resultados del uso de nuevos antimicóticos no fueron satisfactorios. Los ensayos clínicos controlados han demostrado que la eficacia de los antimicóticos sistémicos después del tratamiento es del 40 al 80%, y después de 5 años, del 14 al 50%. Al mismo tiempo, la eficacia de la terapia para la onicomicosis aumenta con el uso de métodos de tratamiento complejos, que implican el uso de fármacos etiotrópicos y agentes que influyen en la patogénesis. Además, como resultado de ensayos clínicos realizados en países europeos, se encontró que la eficacia del tratamiento de la onicomicosis se puede aumentar en un promedio del 15% con el uso combinado de antimicóticos sistémicos y barniz antifúngico que contiene amorolfina.
Tratamiento
Para el tratamiento de la onicomicosis, se utilizan fármacos que difieren en composición química, mecanismo de acción, farmacocinética y espectro de actividad antifúngica. Una propiedad común para ellos es un efecto específico sobre hongos patógenos. Este grupo está formado por azoles (itraconazol, fluconazol, ketoconazol), alilaminas (terbinafina, naftifina), griseofulvina, amorolfina y ciclopirox. Para tratar la onicomicosis, se utilizan medicamentos sistémicos que pertenecen al grupo de los azoles (itraconazol, fluconazol) y al grupo de las alilaminas (terbinafina). Actualmente, la griseofulvina y el ketoconazol no se prescriben para el tratamiento de la onicomicosis debido a su baja eficacia y al alto riesgo de eventos adversos. Como agentes externos para la onicomicosis se utilizan barnices y soluciones que contienen amorolfina y ciclopirox.
Alilaminas Son antimicóticos sintéticos. Las alilaminas actúan principalmente sobre los dermatomicetos, aunque tienen un efecto fungicida. El mecanismo de su acción es inhibir la enzima escualeno epoxidasa, que participa en la síntesis de ergosterol, principal componente estructural de la membrana celular de los dermatomicetos. Las alilaminas incluyen terbinafina y naftifina.
Las alilaminas son activas contra la mayoría de los dermatomicetos (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), el agente causante de la cromomicosis y algunos otros hongos.
Las indicaciones para la administración de terbinafina por vía oral son onicomicosis, formas comunes de dermatomicosis de la piel, micosis del cuero cabelludo y cromomicosis. Las indicaciones para el uso externo de terbinafina y naftifina incluyen lesiones cutáneas limitadas debidas a micosis, pitiriasis versicolor y candidiasis cutánea. La terbinafina tiene una alta biodisponibilidad y se absorbe bien en el tracto gastrointestinal independientemente de la ingesta de alimentos. En altas concentraciones, el fármaco se acumula en el estrato córneo de la piel, las placas ungueales, el cabello y se secreta con las secreciones de las glándulas sudoríparas y sebáceas. La absorción de terbinafina cuando se aplica tópicamente es inferior al 5%, naftifina, del 4 al 6%. La concentración de terbinafina y naftifina en la piel y sus apéndices supera significativamente la CIM de los principales patógenos de la dermatomicosis. Puede ser necesaria una corrección de la pauta posológica de terbinafina cuando se combina con inductores (rifampicina) o inhibidores de las enzimas hepáticas microsomales (cimetidina), ya que los primeros aumentan su aclaramiento y los segundos lo reducen.
Como resultado de numerosos ensayos clínicos comparativos multicéntricos controlados, se encontró que la terbinafina es el antimicótico más eficaz en el tratamiento de la onicomicosis.
terbinafina se utiliza para lesiones cutáneas generalizadas, onicomicosis, cromomicosis; en tales casos, la terbinafina se prescribe por vía oral. La terbinafina es el fármaco de elección en el tratamiento de la onicomicosis, ya que es más eficaz contra los principales agentes causantes de la onicomicosis: los dermatomicetos. Las contraindicaciones para el uso de alilaminas son reacciones alérgicas a medicamentos del grupo de las alilaminas, embarazo, lactancia, menores de 2 años, enfermedades hepáticas acompañadas de insuficiencia hepática (aumento de transaminasas).
Azoles - el grupo más grande de antimicóticos sintéticos. En 1984 se introdujo en la práctica el primer fármaco antifúngico sistémico del grupo de los azoles, el ketoconazol, en 1990, el fluconazol y, en 1992, el itraconazol.
Los azoles utilizados como fármacos sistémicos tienen actividad predominantemente fungistática. Una ventaja importante de los azoles sobre otros fármacos es su amplio espectro de actividad antifúngica. El itraconazol es activo in vitro contra la mayoría de los patógenos de la onicomicosis: dermatomicetos (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae, etc.), Aspergillus spp., Fusarium spp., S. Shenckii, etc. El fluconazol es activo frente a dermatomicetos (Epidermophyton spp., Trichophyton spp., Microsporum spp.) y Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae, etc.), pero no afecta a Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
La farmacocinética de diferentes azoles es diferente. El fluconazol (90%) se absorbe bien en el tracto gastrointestinal. Para una buena absorción de itraconazol, es necesario un nivel normal de acidez. Si un paciente que toma estos fármacos tiene una acidez baja, su absorción disminuye y, en consecuencia, disminuye su biodisponibilidad. La absorción de la solución de itraconazol es mayor que la de las cápsulas de itraconazol. Las cápsulas de itraconazol se deben tomar con alimentos y la solución de itraconazol se debe tomar con el estómago vacío.
El itraconazol se metaboliza en el hígado y se excreta del cuerpo a través del tracto gastrointestinal. También es secretado en pequeñas cantidades por las glándulas sebáceas y sudoríparas. El fluconazol se metaboliza parcialmente y se excreta principalmente sin cambios por vía renal (80%).
El itraconazol interactúa con muchos medicamentos. La biodisponibilidad de ketoconazol e itraconazol disminuye cuando se toman antiácidos, anticolinérgicos, bloqueadores H2, inhibidores de la bomba de protones y didanosina. El itraconazol es un inhibidor activo de las isoenzimas del citocromo P450 y puede alterar el metabolismo de muchos fármacos. El fluconazol afecta en menor medida el metabolismo de los fármacos. Es inaceptable tomar azoles con terfenadina, astemizol, cisaprida, quinidina, ya que pueden desarrollarse arritmias ventriculares mortales. El uso concomitante de azoles y antidiabéticos orales requiere un control constante de los niveles de glucosa en sangre, ya que puede desarrollarse hipoglucemia. La toma de anticoagulantes indirectos del grupo de cumarinas y azoles puede ir acompañada de hipocoagulación y sangrado; por tanto, es necesario el control de la hemostasia. El itraconazol puede aumentar la concentración sanguínea de ciclosporina y digoxina, y el fluconazol, teofilina, y provocar el desarrollo de un efecto tóxico. Se requieren ajustes de dosis y un control constante de las concentraciones del fármaco en sangre. El uso combinado de itraconazol con lovastatina, simvastatina, rifampicina, isoniazida, carbamazepina, cimetidina, claritromicina y eritromicina está contraindicado. Fluconazol no debe usarse con isoniazida y terfenadina.
itraconazol utilizado para dermatomicosis (pie de atleta, tricofitosis, microsporia), pitiriasis versicolor, candidiasis de la piel, uñas y mucosas, esófago, candidiasis vulvovaginal, criptococosis, aspergilosis, feohifomicosis, esporotricosis, cromomicosis, micosis endémicas, para la prevención de micosis en el SIDA.
fluconazol utilizado para el tratamiento de la candidiasis generalizada, todas las formas de candidiasis invasiva, incluso en pacientes inmunodeprimidos, candidiasis genital, candidiasis de la piel, sus apéndices y membranas mucosas. Recientemente, debido a su seguridad y buena tolerabilidad, el fluconazol se usa cada vez más para el tratamiento de pacientes con dermatomicosis con daño tanto a la piel como a sus apéndices (uñas y cabello).
amorolfina está incluido en el barniz utilizado para tratar la onicomicosis. El mecanismo de acción de la amorolfina es alterar la síntesis de ergosterol, el componente principal de la membrana celular del hongo. Tiene efectos fungistáticos y fungicidas. Tiene un amplio espectro de acción. La concentración de amorolfina en la placa ungueal supera significativamente la CIM de los principales patógenos de la dermatomicosis durante 7 días. Por lo tanto, el medicamento no se puede aplicar más de 1 a 2 veces por semana, lo que hace que su uso sea económicamente rentable. Contraindicaciones: reacciones alérgicas a la amorolfina, infancia y niños pequeños. El barniz como monoterapia se prescribe cuando no se ven afectadas más de 1 a 3 placas ungueales y no más de la mitad del área desde el extremo distal. La amorolfina también se puede utilizar en combinación con antimicóticos sistémicos para daños más generalizados en las uñas.
ciclopirox Tiene un efecto fungistático. Activo contra dermatomicetos, hongos filamentosos y levaduriformes, mohos y algunas bacterias gramnegativas y grampositivas. Ciclopirox (barniz) se usa como monoterapia cuando no más de 1 a 3 placas ungueales se ven afectadas por no más de la mitad del área desde el extremo distal. El ciclopirox también se puede utilizar en combinación con antimicóticos sistémicos para el daño ungueal más generalizado. Contraindicaciones: reacciones alérgicas al ciclopirox, infancia y primera infancia, embarazo y lactancia.
Lista de pruebas de laboratorio recomendadas al prescribir medicamentos antimicóticos sistémicos.
- Análisis de sangre clínico.
- Análisis generales de orina.
- Análisis de sangre bioquímico (ALT, AST, bilirrubina, creatinina).
- Ultrasonido de los órganos abdominales y riñones (preferido).
- Prueba de embarazo (preferible).
Tratamiento de enfermedades subyacentes. La eficacia del uso de antimicóticos aumenta con la corrección de condiciones patológicas que contribuyen al desarrollo de la onicomicosis. Antes de iniciar la terapia antimicótica en pacientes con enfermedades somáticas, endocrinas, neurológicas y con trastornos circulatorios en las extremidades, es necesario realizar un examen para identificar el complejo de síntomas principal que contribuyó al desarrollo de la dermatomicosis. Por lo tanto, los principales objetivos de la terapia patogénica son mejorar la microcirculación en las partes distales de las extremidades, el flujo venoso de las extremidades, normalizar el nivel de hormonas estimulantes de la tiroides en pacientes con enfermedades de la tiroides, el metabolismo de los carbohidratos en pacientes con diabetes mellitus, etc. Como resultado de muchos años de investigación, se ha establecido que una de las principales razones para el desarrollo de la dermatomicosis son los trastornos del sistema pituitario-hipotálamo-gonadal. Esto conduce a trastornos circulatorios en las extremidades distales, trastornos de la microcirculación e inervación periférica. Un conjunto de medidas destinadas a corregir estos trastornos incluye la acupuntura, la estimulación eléctrica transcraneal de los centros subcorticales del cerebro y la prescripción de medicamentos que corrigen el funcionamiento del sistema nervioso autónomo simpático y parasimpático. Todo esto permite lograr un efecto clínico más rápido en el tratamiento de la dermatomicosis. Es aconsejable prescribir terapia patogénica en pacientes con dermatomicosis con enfermedades subyacentes antes del inicio del tratamiento etiotrópico y continuarla durante todo el tratamiento con medicamentos antimicóticos.
Terapia sintomática El tratamiento de la dermatomicosis, destinado a reducir las quejas subjetivas de los pacientes y las manifestaciones objetivas de la enfermedad, no puede reemplazar la terapia etiotrópica. Sin embargo, su uso en combinación con fármacos antimicóticos permite mejorar rápidamente el estado de los pacientes, reducir la sensación de malestar y eliminar los defectos cosméticos. Con la onicomicosis, la mayor preocupación para los pacientes es la placa ungueal deformada y significativamente engrosada (hipertrofiada): la onicogrifosis. Para corregir esta condición, se utiliza pedicura con hardware. Utilizando un dispositivo que se asemeja a una turbina dental, en un corto período de tiempo se eliminan mecánicamente áreas alteradas de las uñas, áreas hiperqueratósicas, masas córneas de la piel y callos. En este caso, no hay traumatismo en la matriz ungueal y el paciente permanece funcional después del procedimiento.
Para daños limitados a las uñas (no más de 3 placas ungueales y no más de 1/2 del área desde el borde distal), se utilizan preparaciones tópicas. Se recomienda comenzar el tratamiento limpiando el área afectada de la placa ungueal mediante pedicura con hardware o agentes queratolíticos. A continuación, se aplican medicamentos antimicóticos en la placa ungueal afectada. Se aplica una solución de amorolfina que contiene ciclopirox en la placa ungueal 1 o 2 veces por semana. Antes de aplicar el barniz, no es necesario limpiar primero la placa ungueal de las capas anteriores de la preparación. El barniz se aplica diariamente hasta que la placa ungueal sana crezca por completo. El séptimo día, la placa ungueal se limpia con cualquier quitaesmalte cosmético. Hay informes contradictorios en la literatura sobre la eficacia de este método de tratamiento. El porcentaje de curación de los pacientes está indicado entre el 5 y el 9 al 50%.
En caso de daño generalizado a las placas ungueales de los dedos, un conjunto de medidas de tratamiento debe incluir la prescripción de un antimicótico sistémico, la limpieza de las uñas y la terapia externa con medicamentos antimicóticos. Para prevenir una reinfección, es necesario tratar los guantes del paciente y desinfectar los artículos de higiene personal (toallas, toallas, limas de uñas, ralladores y raspadores para el tratamiento de la piel y las uñas).
El fármaco de elección para el tratamiento de la onicomicosis de cualquier localización es la terbinafina. Se prescribe a adultos y niños que pesen más de 10 kg, 250 mg al día durante 6 semanas. A los niños mayores de 2 años que pesen menos de 20 kg se les prescribe terbinafina a razón de 67,5 mg/kg por día, de 20 a 40 kg - 125 mg/kg por día durante 6 semanas. Los medicamentos de reserva son productos que contienen itraconazol y fluconazol. El itraconazol se utiliza en dos regímenes: 200 mg al día durante 3 meses o 200 mg dos veces al día durante 7 días en la primera y quinta semana desde el inicio del tratamiento. Itraconazol no se prescribe para el tratamiento de la onicomicosis en niños. Se recomienda tomar fluconazol 150 mg una vez a la semana durante 3 a 6 meses.
La realización de una terapia compleja, que consiste en la toma de un antimicótico sistémico, la limpieza de las uñas, el uso local de medicamentos antimicóticos y medidas antiepidemiológicas, garantiza una alta eficacia en la curación de la onicomicosis de los pies. La terbinafina se prescribe a adultos y niños que pesan más de 10 kg, 250 mg por día durante 12 semanas o más. Para niños mayores de 2 años que pesen menos de 20 kg, el medicamento se prescribe a razón de 67,5 mg/kg por día, de 20 a 40 kg - 125 mg/kg por día durante 12 semanas. Se recomienda el uso de fluconazol en una dosis de 150 a 300 mg una vez por semana durante 6 a 12 meses. El itraconazol se utiliza en dos regímenes: 200 mg al día durante 3 meses o 200 mg dos veces al día durante 7 días en la primera, quinta y novena semanas. Si los dedos gordos del pie están afectados, se recomienda realizar el cuarto ciclo de terapia de pulsos en la decimotercera semana desde el inicio de la terapia. Itraconazol no se utiliza para el tratamiento de la onicomicosis en niños.
Los criterios para la curación micológica de la onicomicosis son los resultados negativos del examen microscópico y cultural de la placa ungueal. Después del tratamiento con itraconazol y terbinafina, las placas ungueales sanas no vuelven a crecer por completo, por lo que se puede observar una recuperación clínica completa solo 2 a 4 meses después de finalizar el tratamiento con medicamentos antimicóticos.


















